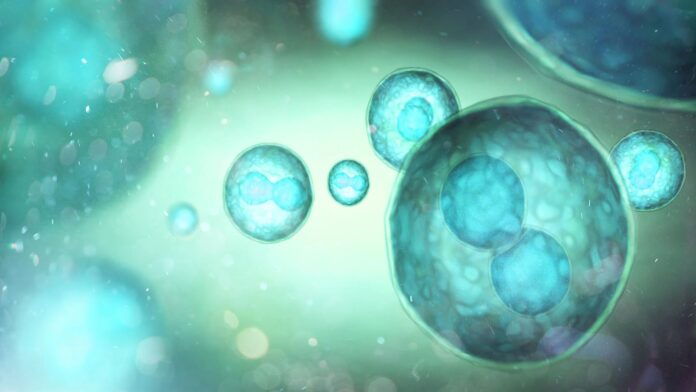
Forscher in Schweden haben einen bedeutenden Meilenstein in der regenerativen Medizin erreicht und eine zuverlässigere Methode entwickelt, um menschliche Stammzellen in funktionelle, Insulin produzierende Zellen umzuwandeln. Dieser Durchbruch, angeführt von Wissenschaftlern des Karolinska Institutet und des KTH Royal Institute of Technology, hat in Laborversuchen Diabetes bei Mäusen erfolgreich rückgängig gemacht.
Die Herausforderung von Typ-1-Diabetes
Um die Bedeutung dieser Entdeckung zu verstehen, muss man sich den zugrunde liegenden Mechanismus von Typ-1-Diabetes ansehen. Bei Patienten mit dieser Erkrankung greift das Immunsystem fälschlicherweise die insulinproduzierenden Zellen in der Bauchspeicheldrüse an und zerstört sie.
Ohne Insulin kann der Körper den Glukosespiegel (Zucker) nicht regulieren, was zu lebensbedrohlichen Komplikationen führt. Während der Ersatz dieser verlorenen Zellen durch Stammzelltherapie seit langem ein Ziel der modernen Medizin ist, hatten frühere Versuche mit zwei großen Hürden zu kämpfen:
1. Inkonsistenz: Stammzellen produzierten oft eine „Mischung“ verschiedener Zelltypen, darunter auch unbeabsichtigte Zellen, die Komplikationen verursachen könnten.
2. Unreife: Den resultierenden Zellen fehlte oft die funktionelle Reife, die erforderlich ist, um genau auf den Glukosespiegel im Blutkreislauf zu reagieren.
Eine ausgereiftere und zuverlässigere Methode
Die in Stem Cell Reports veröffentlichte Studie stellt ein optimiertes Protokoll vor, das diese historischen Fehler behebt. Durch die Verfeinerung des Kulturprozesses und die Möglichkeit, dass Zellen auf natürliche Weise dreidimensionale Cluster bilden, hat das Team Zellen erzeugt, die sowohl einheitlicher als auch reifer sind als diejenigen, die mit früheren Techniken erzeugt wurden.
Zu den wichtigsten Ergebnissen der Studie gehören:
- Glukose-Reaktionsfähigkeit: Im Labor zeigten die Zellen eine starke, natürliche Fähigkeit, als Reaktion auf Glukose Insulin freizusetzen.
- Erfolgreiche Transplantation: Bei der Transplantation in diabetische Mäuse erlangten die Tiere wieder die Kontrolle über ihren Blutzuckerspiegel.
- Langzeitstabilität: Mithilfe einer minimalinvasiven Überwachungstechnik (Transplantation von Zellen in die vordere Augenkammer) beobachteten die Forscher mehrere Monate lang, wie die Zellen reiften und effektiv funktionierten.
Auf dem Weg zur menschlichen Anwendung
Die Fähigkeit, hochwertige Zellen aus mehreren verschiedenen menschlichen Stammzelllinien zu produzieren, ist ein entscheidender Fortschritt. Wie Professor Per-Olof Berggren feststellte, öffnet diese Konsistenz die Tür für patientenspezifische Therapien. Wenn Zellen aus dem eigenen biologischen Material eines Patienten gewonnen werden können, wird das Risiko einer Abstoßung der neuen Zellen durch den Körper – ein häufiges Problem bei Organ- und Zelltransplantationen – erheblich verringert.
Während sich diese Forschung derzeit in der Tierversuchsphase befindet, verlagert sich der Schwerpunkt nun auf die „klinische Übersetzung“ – den komplexen Prozess, diese Laborerfolge in klinische Studien am Menschen zu übertragen.
„Dies könnte mehrere der Probleme lösen, die bisher die Entwicklung stammzellbasierter Behandlungen für Typ-1-Diabetes behindert haben“, sagt Professor Fredrik Lanner vom Karolinska Institutet.
Schlussfolgerung
Durch die Lösung der Probleme der Zellreife und der Typkonsistenz bietet diese neue Methode einen praktikablen Plan für die Schaffung funktionsfähiger Insulinzellen. Dieser Fortschritt bringt die medizinische Gemeinschaft einer langfristigen, biologischen Heilung von Typ-1-Diabetes einen Schritt näher.